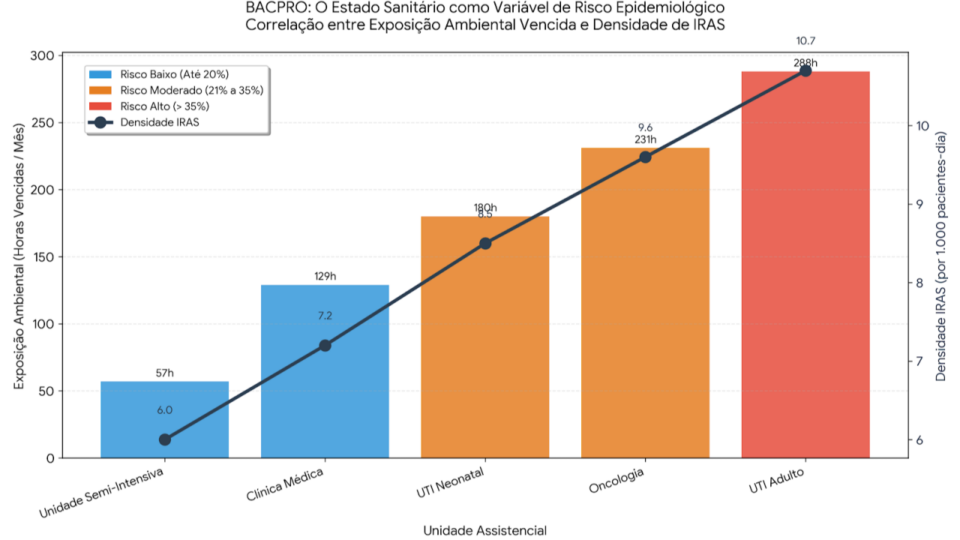
Entenda os 10 fatores-chave que travam a inovação em instituições de saúde e como superá-los.
Vivemos uma era em que a transformação digital promete mais segurança, economia e eficiência em todos os setores. No entanto, mesmo tecnologias comprovadamente superiores continuam enfrentando resistência em um dos ambientes mais críticos: os hospitais. Por que isso acontece?
A resposta exige uma abordagem multidisciplinar que envolve psicologia organizacional, gestão da inovação, administração hospitalar, comportamento institucional e teoria das decisões. Baseado em mais de 20 estudos acadêmicos revisados por pares, em experiências reais de campo e observações empíricas, este artigo explora os principais motivos pelos quais hospitais resistem à adoção de tecnologias, mesmo quando são claramente vantajosas.
1. Sobrecarga operacional e falta de tempo A rotina hospitalar é marcada por pressão constante, alta rotatividade e escassez de pessoal. Novas tecnologias demandam treinamento, adaptação e tempo — recursos escassos no dia a dia hospitalar. Estudos mostram que a percepção de "mais uma tarefa" é suficiente para travar a adoção, mesmo que a longo prazo haja ganho de produtividade.
2. Resistência comportamental à mudança Profissionais de saúde são treinados para seguir protocolos seguros. Qualquer alteração é percebida como risco. A psicologia organizacional demonstra que a mudança, mesmo positiva, gera dissonância cognitiva, alimentando comportamentos defensivos e conservadores.
3. Falta de treinamento efetivo Treinamentos superficiais ou ausentes geram baixa confiança no uso da tecnologia. A literacia digital é desigual entre equipes, agravando o problema. A implantação sem capacitação efetiva é uma receita para o fracasso.
4. Medo de responsabilização e auditoria Soluções que aumentam a rastreabilidade (como sistemas de controle de limpeza, prescrição digital, etc.) provocam receio entre profissionais que temem ser expostos ou punidos por falhas antes invisíveis.
5. Percepção distorcida de custo Mesmo quando o retorno financeiro é comprovado, o custo inicial pode ser visto como impeditivo. A falta de visão de ciclo de vida e a estrutura orçamentária engessada (principalmente no setor público) ampliam esse efeito.
6. Burocracia e dificuldades de aquisição Em hospitais públicos e filantrópicos, o processo de aquisição é excessivamente burocrático. Falta de editais específicos, desconhecimento sobre modelos de contratação legalmente viáveis (como atas de registro de preços ou convênios) e medo de responsabilização travam a decisão.
7. Comodismo e inércia institucional Muitos gestores sabem que poderiam melhorar, mas preferem manter o funcionamento atual porque "não está dando problema". A zona de conforto é um dos maiores inimigos da inovação. A ausência de crise visível alimenta a paralisia decisória.
8. Apego emocional ao modelo analógico Papéis, planilhas, quadros e registros manuais dão sensação de controle para muitos gestores tradicionais. Esse apego ao modelo antigo é mais emocional do que racional e se manifesta como rejeição imediata à tecnologia.
9. Falta de atitude para mudar No fundo, muitos decisores sabem que a solução é melhor, viável e segura, mas simplesmente não tomam a decisão. A procrastinação institucional, o medo do novo, a espera por uma "janela ideal" ou simplesmente a preguiça de tentar bloqueiam avanços essenciais.
10. Falta de suporte técnico pós-implantação Mesmo uma boa solução falha sem apoio contínuo. Problemas técnicos não resolvidos em tempo hábil geram desconfiança e abandono do sistema.
Conclusão
A resistência à tecnologia nos hospitais não é irracional. Mas também não é inevitável. Muitos dos entraves citados aqui são contornáveis com informação, liderança e atitude. O que trava a inovação não é apenas a planilha ou o sistema antigo — é a decisão de continuar no mesmo lugar.
Portanto, se você é gestor, coordenador, diretor ou líder hospitalar, a pergunta é direta: você não aderiu à tecnologia porque ela é ruim, ou porque você ainda não teve coragem de mudar?
Empresas de tecnologia em saúde precisam entender essa realidade. Não basta oferecer soluções. É preciso ajudar a quebrar barreiras mentais, institucionais e culturais. Porque, no fim, tecnologia que não é usada não é solução. É apenas uma promessa perdida.
#infectologia #ilas #IRAS #hospitais #infetologista
Para mais informações, acesse:
www.elroimedical.com.br/bacpro/
Entre em contato pelo telefone: (48) 99676-0025 | (48) 3047-4007
Ou envie um e-mail para: vendas@elroimedical.com.br
Referências Acadêmicas
- Venkatesh, V., Morris, M. G., Davis, G. B., & Davis, F. D. (2003). User Acceptance of Information Technology: Toward a Unified View. MIS Quarterly. Universidade de Minnesota.
- Holden, R. J. (2010). Physicians’ beliefs about using EMR and CPOE: In pursuit of a contextualized understanding of health IT use behavior. International Journal of Medical Informatics.
- Cresswell, K., & Sheikh, A. (2013). Organizational issues in the implementation and adoption of health information technology innovations: An interpretative review. International Journal of Medical Informatics. University of Edinburgh.
- Ludwick, D. A., & Doucette, J. (2009). Adopting electronic medical records in primary care: Lessons learned from health information systems implementation experience in seven countries. International Journal of Medical Informatics.
- Boonstra, A., Versluis, A., & Vos, J. F. J. (2014). Implementing electronic health records in hospitals: a systematic literature review. BMC Health Services Research. University of Groningen.
- Angst, C. M., & Agarwal, R. (2009). Adoption of electronic health records in the presence of privacy concerns: The elaboration likelihood model and individual persuasion. MIS Quarterly. University of Maryland.
- Greenhalgh, T. et al. (2009). Tensions and paradoxes in electronic patient record research: A systematic literature review using the meta-narrative method. The Milbank Quarterly. University of Oxford.
- Lapointe, L., & Rivard, S. (2007). A Multilevel Model of Resistance to Information Technology Implementation. MIS Quarterly. HEC Montreal.
- Gagnon, M. P. et al. (2012). Systematic review of factors influencing the adoption of information and communication technologies by healthcare professionals. Journal of Medical Systems. Université Laval.
- Buntin, M. B., Burke, M. F., Hoaglin, M. C., & Blumenthal, D. (2011). The benefits of health information technology: a review of the recent literature shows predominantly positive results. Health Affairs. Harvard University.
- Zayyad, M. A., & Toycan, M. (2018). Factors affecting sustainable adoption of e-health technology in developing countries: An exploratory survey of Nigerian hospitals. Procedia Computer Science. Near East University.
- Kruse, C. S. et al. (2016). Barriers to Electronic Health Record Adoption: A Systematic Literature Review. Journal of Medical Systems. Texas State University.
- Graber, M. L. et al. (2019). Health IT and patient safety: building safer systems for better care. National Academies of Sciences, Engineering, and Medicine. Washington, DC.
- Ajami, S., & Bagheri-Tadi, T. (2013). Barriers for Adopting Electronic Health Records (EHRs) by Physicians. Acta Informatica Medica. Isfahan University of Medical Sciences.
- Otieno, G. O. et al. (2008). Implementation of Electronic Medical Records in Developing Countries: Challenges and Lessons Learned. AMIA Annual Symposium Proceedings. Moi University.
- Gilstad, H., & Faxvaag, A. (2015). Clinical documentation workarounds in a hospital setting: a case study on EHR system use. International Journal of Human–Computer Interaction. NTNU, Noruega.
- Khairat, S. et al. (2018). Physicians’ gender differences in perceptions and use of EHRs in ambulatory care. Applied Clinical Informatics. University of North Carolina.
- de Veer, A. J. E. et al. (2011). Determinants of the intention to use e-health by community dwelling older people. BMC Health Services Research. Netherlands Institute for Health Services Research.
- Sheikh, A., Cornford, T., & Barber, N. (2011). Implementation and adoption of nationwide electronic health records in secondary care in England: final qualitative results from prospective national evaluation. BMJ. University College London.
- Ash, J. S. et al. (2004). Some unintended consequences of clinical decision support systems. AMIA Annual Symposium Proceedings. Oregon Health & Science University.